ما هو مرض السكري؟
مرض السكري هو اضطراب مرضي في التمثيل الغذائي للسكر. حيث يرتفع مستوى السكر في الدم لدى المصابين بشكل دائم. ومع مرور الوقت، يؤدي هذا إلى إتلاف الأوعية الدموية والأعضاء المختلفة. لذلك يجب التعرف على مرض السكري وعلاجه مبكراً.
الأعراض والعواقب
تؤدي مستويات السكر في الدم المرتفعة بشكل مرضي إلى مجموعة متنوعة من الأعراض في داء السكري. وهذا ينطبق على كلا النوعين الرئيسيين من مرض السكري (النوع الأول والنوع الثاني) والأشكال النادرة.
تحدث الأعراض الحادة لمرض السكري في المقام الأول عندما ينحرف التمثيل الغذائي عن مساره ويكون مستوى السكر في الدم مرتفعاً للغاية. كما يكون هناك تغيرات قوية في توازن الماء والمعادن. في الوقت نفسه، يؤدي أيضاً إلى نقص حاد في الطاقة في خلايا الجسم والجهاز العصبي المركزي.
أهم أعراض مرض السكري الحادة هي:
زيادة التبول
في حالة ارتفاع مستويات السكر في الدم بشكل دائم، يتم إفراز المزيد من السكر (الجلوكوز) في البول عن طريق الكلى. ونظراً لأن السكر يربط الماء جسدياً، فإن المصابين يفرزون أيضاً كميات كبيرة من البول، حيث يتعين عليهم الذهاب إلى المرحاض كثيراً.
إقرأ أيضا:التهاب الرتوج: أسبابه وعلاجهيعاني الكثير من مرضى السكر من الرغبة الملحة في التبول، خاصة في الليل. عادة ما يكون البول صافياً ولونه أصفر قليلاً فقط.
تعتبر كثرة التبول علامة نموذجية لمرض السكري، ولكن يمكن أن يكون له أيضاً أسباب أخرى. حيث تحدث الرغبة المتزايدة في التبول أيضاً مع أمراض الكلى المختلفة وأثناء الحمل.
عطش شديد
تؤدي الرغبة الشديدة في التبول إلى الشعور بالعطش لدى مرضى السكري، بحيث يريد الجسم تعويض فقدان السوائل عن طريق شرب المزيد. ومع ذلك، هذا غالباً لا ينجح بشكل كافٍ. حتى لو شرب المصابون بكثرة، فلا يمكن حقاً أن يروي العطش.
ضعف وتعب وصعوبة في التركيز
يعد الأداء الضعيف أيضاً علامة شائعة لمرض السكري. لأن لدى مرضى السكر الكثير من الجلوكوز الغني بالطاقة في الدم. ومع ذلك، لا يمكن الوصول إلى الخلايا لاستخدامها. هذا يخلق نقصاً في الطاقة داخل الخلايا. ونتيجة لذلك، يشعر المرضى غالباً بالعجز وأنهم أقل قدرة جسدياً على الأداء.
معظم الجلوكوز الذي يحتاجه الجسم كل يوم مخصص للدماغ. وبالتالي، فإن نقص الجلوكوز يضعف وظائف المخ الطبيعية. كما يمكن أن يسبب ضعف التركيز والإرهاق من خلال اضطرابات شديدة في الوعي وغيبوبة.
إقرأ أيضا:مرض السل: أنواعه، أعراضه وأسبابهاضطرابات بصرية
إذا لم يتم علاج مرض السكري أو لم يتم علاجه بشكل كافٍ، فلن يرتفع مستوى السكر في الدم بشكل كبير فحسب، بل يتقلب أيضاً بشكل كبير. حيث يمكن أن تؤدي هذه التقلبات القوية إلى تضخم العدسة في العين. مما يغير قوتهم الانكسارية الضوئية وبالتالي حدة البصر لديهم، لذلك، يعاني المرضى من اضطرابات بصرية. عادة ما تستمر هذه لبضع ساعات ثم تهدأ مرة أخرى.
حكة وجفاف الجلد
يسبب مرض السكري في بعض الأحيان حكة وجفاف شديد في الجلد. أحد أسباب ذلك هو فقدان السوائل بشكل كبير نتيجة زيادة التبول. ومع ذلك ، يشتبه أيضاً في وجود أسباب أخرى قد تكون مسؤولة عن زيادة الحكة لدى مرضى السكر. يمكن أن تكون هذه، على سبيل المثال، هرمونات الإجهاد مثل الأدرينالين والكورتيزول، والتي يتم إطلاقها بشكل متزايد في الدم عن طريق الغدد الكظرية عندما يكون سكر الدم مرتفعاً جداً أو منخفضاً جداً. كما قد تساهم التغييرات في جدران الأوعية الدموية في تطور الحكة لدى مرضى السكر.
ضعف جهاز المناعة
يؤدي ارتفاع نسبة السكر في الدم إلى إضعاف جهاز المناعة ضد العدوى بطريقة غير مفهومة تماماً بعد. وهذا هو السبب في أن مرضى السكر يعانون في كثير من الأحيان من التهاب الشعب الهوائية والالتهاب الرئوي والتهاب الجلد أو الأمراض الفطرية المختلفة. لذلك، يوصى بالتطعيم ضد الإنفلونزا والتطعيم ضد المكورات الرئوية (المكورات الرئوية التي تسبب الالتهاب الرئوي والتهاب السحايا، على سبيل المثال) كحماية لمرضى السكري.
إقرأ أيضا:العلاجات الطبيعية للإسهالأعراض مرض السكري على المدى الطويل
تحدث الأعراض المتأخرة لمرض السكري بشكل رئيسي عندما لا يتم التحكم في مستويات السكر في الدم بشكل جيد وغالباً ما تكون مرتفعة جداً أو غير ملحوظة. حيث تتضرر الأوعية الدموية والأعصاب بشكل لا رجعة فيه، مع عواقب وخيمة على أجهزة الجسم المختلفة ووظائف الجسم.
- تلف الأعصاب (اعتلال الأعصاب): يؤدي ارتفاع مستويات السكر في الدم إلى تلف الجهاز العصبي المحيطي بمرور الوقت. حيث تتأثر المسالك العصبية الحركية (التي تتحكم في العضلات) وكذلك الحسية (الإحساس) والتحكم في الأعضاء. لذلك غالباً ما يعاني مرضى السكر من اضطراب في الإحساس بالألم.
- يمكن أيضاً أن تتعطل وظيفة الأعضاء الداخلية (مثل الجهاز الهضمي) في مرض السكري. حيث يمكن أن ينتج عن ذلك الإسهال ومشاكل الجهاز الهضمي الأخرى.
- تلف الأوعية الدموية: عادةً ما يؤدي ارتفاع مستويات السكر في الدم أولاً إلى حدوث تغييرات في طبقة الجدار الداخلي للأوعية الدموية الصغيرة والأصغر. وبمرور الوقت، يمكن أيضاً أن تتلف الأوعية الدموية المتوسطة والكبيرة. ينتج عن ذلك اضطرابات في الدورة الدموية حتى الإغلاق الكامل. كما يمكن أن تتأثر مجموعة متنوعة من الأعضاء. فيما يلي أهم الأمثلة:
- القلب: بسبب تضيق أو انسداد الأوعية الدموية الصغيرة، فإن عضلة القلب تصبح أقل إمداداً بالأكسجين. العواقب المحتملة هي قصور القلب ومرض الشريان التاجي (CHD) واحتشاء عضلة القلب.
- الدماغ: اضطرابات الدورة الدموية في الدماغ تضعف أداء الدماغ ويمكن أن تؤدي إلى قصور عصبي مزمن. في أسوأ الحالات، تحدث السكتة الدماغية.
- العيون: يتسبب تلف الأوعية الدموية في شبكية العين في ظهور أعراض مثل “الأضواء الساطعة” وعدم وضوح الرؤية، وضعف رؤية الألوان، وفقدان الرؤية في نهاية المطاف لدرجة العمى.
- الكلى: تسبب اضطرابات الدورة الدموية تغيرات وتلف الأنسجة. يمكن أن يؤدي اعتلال الكلية السكري هذا في النهاية إلى ضعف وظائف الكلى (القصور الكلوي). إذا فشلت الكلى تماماً، يعتمد المرضى على غسيل الكلى على المدى الطويل.
- الجلد: الأضرار التي تصيب الأوعية الجلدية الصغيرة تجعل الجلد أكثر عرضة للاستعمار بالجراثيم (التهابات الجلد). إضافة لضعف التئام الجروح. ويطلق على الجروح المزمنة والقروح المزمنة في أسفل الساق / القدم اسم القدم السكرية.
إضافة إلى ذلك، يعاني حوالي ربع مرضى السكري من اكتئاب مزاجي أو اكتئاب. عادة ما يكون الدافع هو مرض السكري نفسه بالإضافة إلى الآثار طويلة المدى المحتملة التي يمكن أن تضع ضغطًا نفسيًا كبيرًا على المصابين.
مرض السكري والعجز الجنسي
يشتكي العديد من مرضى السكر من ضعف الانتصاب . السبب في ذلك هو ارتفاع مستويات السكر في الدم، والذي يؤدي إلى تلف الأوعية الدموية في الأجسام الكهفية للقضيب. يمكن أن يؤثر ذلك على تدفق الدم اللازم للانتصاب. كما يمكن أن يلعب الضرر الذي يلحق بالجهاز العصبي اللاإرادي، وهو أمر مهم للانتصاب، والمسالك العصبية الحساسة أيضاً دوراً في الإصابة بالعجز الجنسي في مرض السكري.
أسباب مرض السكري
تعتمد جميع أشكال داء السكري على ضعف تنظيم السكر في الدم. يمكن فهم ذلك بشكل أكثر دقة فقط عند فهم أساسيات تنظيم نسبة السكر في الدم، وهي كالآتي:
بعد الأكل، يتم امتصاص مكونات الطعام مثل السكر (الجلوكوز) في الدم عن طريق الأمعاء الدقيقة، مما يؤدي إلى ارتفاع مستوى السكر في الدم. هذا يحفز خلايا معينة في البنكرياس لإفراز الأنسولين. يضمن هذا الهرمون وصول الجلوكوز من الدم إلى خلايا الجسم، حيث يعمل كمورد للطاقة لعملية التمثيل الغذائي. حيث يعمل الأنسولين على خفض مستوى السكر في الدم.
أنواع مرض السكري
أسباب داء السكري من النوع الأول
في داء السكري من النوع الأول، يكون البنكرياس هو موضع تنظيم السكر في الدم المضطرب. حيث يتم تدمير خلايا بيتا المنتجة للأنسولين في المريض بواسطة الأجسام المضادة الخاصة بالجسم. هذه الأجسام المضادة الذاتية تخطئ في اعتبار خلايا بيتا خطيرة أو غريبة وتهاجمها. غالباً ما يكون لدى الأطفال المصابين بداء السكري من النوع الأول على وجه الخصوص أجسام مضادة ذاتية ضد الأنسولين.
داء السكري من النوع الأول هو أحد أمراض المناعة الذاتية. لم يعرف بعد بالضبط سبب حدوثه. يفترض الخبراء الاستعداد الوراثي وعوامل الخطر المختلفة (مثل الالتهابات) التي تساعد على تطور مرض السكري.
ينتج عن تدمير خلايا بيتا نقصاً مطلقاً في الأنسولين. حيث يجب على الأشخاص المصابين بداء السكري من النوع الأول حقن الأنسولين طوال حياتهم للتعويض.
داء السكري من النوع 2
في مرض السكري من النوع 2، تكون نقطة البداية لتنظيم السكر في الدم المضطرب في خلايا الجسم. حيث ينتج البنكرياس عادةً ما يكفي من الأنسولين في البداية. ومع ذلك، فإن خلايا الجسم تصبح غير حساسة لها بشكل متزايد. تسبب مقاومة الأنسولين هذه نقصاً نسبياً في الأنسولين. في الواقع، سيكون هناك ما يكفي من الأنسولين، ولكن لا يمكن إلا أن يكشف تأثيره بشكل غير كافٍ. استجابة لذلك، يتسبب الجسم في إنتاج خلايا بيتا والمزيد من الأنسولين. لذلك، لا يمكن للبنكرياس أن يحافظ على هذا الإنتاج الزائد إلى الأبد، وبمرور الوقت، تصبح خلايا بيتا منهكة، وبالتالي ينخفض إنتاج الأنسولين. ثم يصبح هناك نقص مطلق في الأنسولين.
داء السكري من النوع 3
هناك بعض الأشكال النادرة لمرض السكري، والتي يتم تجميعها أحياناً معاً تحت مصطلح داء السكري من النوع 3. حيث يكون لدى المصابين أسباب أخرى غير داء السكري من النوع 1 والنوع 2 وسكري الحمل.
أحد الأمثلة على ذلك هو MODY (مرض السكري الذي يصيب الشباب عند النضج)، والمعروف أيضًا باسم مرض السكري من النوع 3 أ. ويشمل أشكال مختلفة من مرض السكري التي تحدث عند الأطفال والمراهقين (قبل سن 25). يحدث هذا النوع بسبب عيوب جينية معينة في خلايا بيتا في البنكرياس.
في المقابل، يعتمد مرض السكري من النوع 3 ب على عيوب وراثية تضعف عمل الأنسولين. أما إذا كانت بعض المواد الكيميائية أو الأدوية هي سبب مرض السكري، فإن الأطباء يتحدثون عن النوع 3 هـ.
سكري الحمل
تصاب بعض النساء بالسكري بشكل مؤقت أثناء الحمل. والذي يسمى سكري الحمل (أو داء السكري من النوع 4). تشمل أسبابه ما يلي:
أثناء الحمل، يتم إفراز المزيد من الهرمونات المضادة للأنسولين (مثل الكورتيزول والإستروجين والبروجسترون والبرولاكتين). بالإضافة إلى ذلك، يبدو أن النساء المصابات قد قللن بشكل مزمن من حساسية الأنسولين، وبالتالي تستجيب خلايا الجسم بشكل أقل للأنسولين. يزداد هذا الأمر سوءًا مع تقدم الحمل.
بالإضافة إلى ذلك، هناك بعض العوامل التي تزيد من خطر الإصابة بسكري الحمل. وتشمل، على سبيل المثال، السمنة ومرض السكري في الأسرة.
مرض السكري عند الأطفال
يعاني معظم الأطفال المصابين بداء السكري من النوع الأول. ومع ذلك، فإن الكثير منهم يطورون أيضاً مرض السكري من النوع 2.
في الماضي، كان هذا يمثل مشكلة لكبار السن بشكل أساسي. ومع ذلك، فإن أسلوب الحياة الحديث يعني أن المزيد من الأطفال والشباب يظهرون السبب الرئيسي عوامل الخطر للمرض. تشمل عوامل الخطر هذه السمنة وقلة ممارسة الرياضة واتباع نظام غذائي غير صحي. هذا هو السبب في أن داء السكري من النوع 2 أصبح الآن أكثر شيوعًا بين الشباب.
الفحوصات والتشخيص
الشخص المناسب للاتصال إذا كنت تشك في الإصابة بمرض السكري هو طبيب الأسرة أو أخصائي الطب الباطني والغدد الصماء. سيتحدث معك الطبيب أولاً بالتفصيل لجمع تاريخك الطبي (سوابقك المرضية). على سبيل المثال، سيسألك عن الأعراض التي تعاني منها. صِف له أيضاً أي شكاوى تشك فعلًا بسببها في سبب آخر (مثل التوتر كسبب لمشاكل التركيز).
الأسئلة التي تساعد على تشخيص الإصابة:
- هل شعرت مؤخرًا بشعور مزعج بالعطش دون أي مجهود بدني غير عادي وهل شربت أكثر من المعتاد؟
- هل تتبول بكثرة وبكميات كبيرة بما في ذلك في الليل؟
- يوجد تاريخ لمرض السكري في عائلتك؟
- هل تشعر غالباً بالضعف الجسدي والتعب؟
أخبر طبيبك أيضاً عن أي أمراض مصاحبة مثل ارتفاع ضغط الدم أو اضطرابات الدورة الدموية في الساقين.
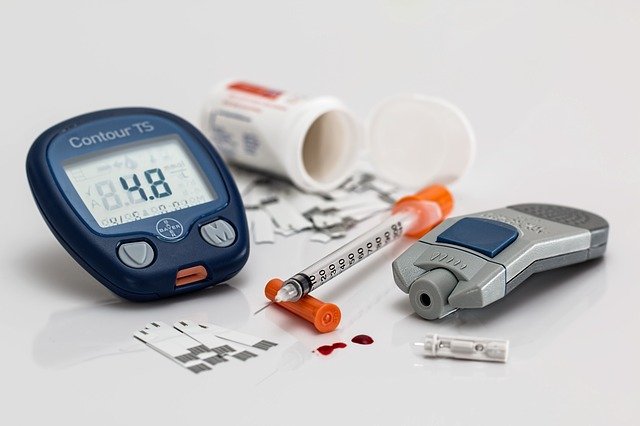
قياس سكر الدم (اختبارات السكري)
من المفهوم أن قياس مستويات السكر في الدم هو أهم شيء في مرض السكري. حيث تلعب الاختبارات التالية دوراً خاصاً:
- سكر الدم الصائم: قياس سكر الدم بعد ثماني ساعات على الأقل بدون طعام
- HbA1c: يسمى “سكر الدم طويل الأمد” ، وهو مهم أيضاً لمسار المرض
- اختبار تحمل الجلوكوز الفموي (OGTT): حيث يشرب المريض محلول سكر محدد؛ ثم يتم قياس مستويات السكر في الدم على فترات زمنية معينة
يتم تلخيص هذه الفحوصات تحت مصطلح اختبارات مرض السكري. غالباً ما يشمل ذلك اختبارات البول، والتي يتم إجراؤها في حالة الاشتباه في الإصابة بمرض السكري. يمكن اكتشاف السكر في بول مرضى السكر ولكن ليس في الأشخاص الأصحاء.
بعد تشخيص داء السكري، تحتاج إلى قياس مستويات السكر في الدم بانتظام. للحصول على نظرة عامة أفضل، يجب عليك الاحتفاظ بمذكرات. والتي يتم تسجيل جميع القيم المقاسة فيها. يمكنك أيضاً إدخال معلمات مهمة أخرى، مثل جرعة أقراص السكر في الدم أو قراءات الأنسولين أو ضغط الدم. خذ المذكرات معك عندما تذهب إلى الطبيب.
قِيم مرض السكري
يظهر مرض السكري عندما تكون قيم سكر الدم أثناء الصيام أو اختبار HbA1c أو اختبار تحمل الجلوكوز الفموي مرتفعة للغاية. ولكن ماذا تعني كلمة “مرتفع جدًا”؟ ما هي العتبات التي تحدد الانتقال من “صحي” إلى “ضعف تحمل الجلوكوز” ثم إلى “مرض السكري”؟
ينطبق ما يلي على سكر الدم أثناء الصيام، على سبيل المثال: إذا تكررت النسبة 126 مجم / ديسيلتر أو أعلى، فإن المريض مصاب بالسكري. إذا أدت القياسات المتكررة إلى قيم تتراوح بين 100 و 125 مجم / ديسيلتر، فهناك ضعف في تحمل الجلوكوز. والذي يعتبر بمثابة مقدمة لمرض السكري.
إضافة لذلك، لا تلعب قيم مرض السكري المختلفة دوراً حاسماً في تشخيص مرض السكري فقط. يجب أيضاً فحصها بانتظام بعد ذلك، هذه هي الطريقة الوحيدة لتقييم مسار المرض وفعالية علاج مرض السكري.
العلاج
يهدف علاج داء السكري إلى خفض مستوى السكر المرتفع في الدم ومنع الآثار الضارة لمرض السكري على الأوعية الدموية والأعصاب والأعضاء. من ناحية أخرى، يجب أن يتم تحقيق ذلك من خلال تدابير غير دوائية. حيث يمكن للنظام الغذائي الصحيح والتمارين الرياضية الكافية تحسين مستويات السكر في الدم. كما يساعد قياس مستوى السكر في الدم بانتظام على مراقبة تقدم المرض.
العلاج بالأدوية
غالباً ما يتطلب علاج مرض السكري أدوية إضافية لمرض السكر (مضادات السكر). تتوفر المستحضرات التي تؤخذ عن طريق الفم (أقراص لخفض السكر في الدم) والأنسولين الذي يجب حقنه. تعتمد مضادات السكر المستخدمة في الحالات الفردية على نوع مرض السكري وشدة المرض.
إضافة إلى ذلك، فإن أساس أي علاج لمرض السكري من النوع 2 هو تغيير نمط الحياة، وهذا يشمل قبل كل شيء تغيير النظام الغذائي وممارسة الرياضة بانتظام والرياضة. في بعض الأحيان تكون هذه الإجراءات كافية لخفض مستويات السكر في الدم لمرضى السكري من النوع 2 إلى مستوى صحي. إذا لم يكن الأمر كذلك، فسيصف الطبيب أيضاً مضادات السكر عن طريق الفم. في بعض الحالات، يتم أيضاً استخدام الأدوية التي يتم حقنها تحت الجلد.
توجد فئات مختلفة من مواد أدوية السكري هذه في شكل أقراص. وهي تختلف في آلية العمل التي تخفض من خلالها مستويات السكر المرتفعة في الدم. يتم وصف الميتفورمين وما يسمى بالسلفونيل يوريا (مثل جليبنكلاميد).
في البداية، يتم إجراء محاولة للسيطرة على مستويات السكر في الدم لمرضى السكري من النوع 2 باستخدام واحد فقط من مضادات السكر عن طريق الفم (العلاج الأحادي). إذا لم ينجح ذلك، يصف الطبيب أقراص أو أنسولين أخرى خاصة بمرض السكري (علاج مركب).
العلاج بالأنسولين
يهدف علاج مرض السكري من النوع الأول إلى تعويض نقص الأنسولين المطلق لدى المريض، والذي يعد ممكن فقط مع حقن الأنسولين. هذا يعني أن كل مريض بالسكري من النوع 1 يجب أن يتناول الأنسولين بنفسه بشكل منتظم. نادراً ما يحتاج مرضى السكر من النوع 2 والنساء المصابات بسكري الحمل إلى الأنسولين.